|
作者:紫薯
5月24日,国家医保局官网发布消息,国家医疗保障局在近日召开了疾病诊断相关分组(DRG)付费国家试点工作启动视频会议。会议公布了DRG付费国家30个试点城市名单(如北京市、天津市、河北省邯郸市),介绍了DRG付费国家试点工作的筹备情况和主要内容。同时,要求试点工作按照“顶层设计、模拟运行、实际付费”分三年有序推进,通过试点实现“五个一”的目标,即制定一组标准、完善一系列政策、建立一套规程、培养一支队伍、打造一批样板。
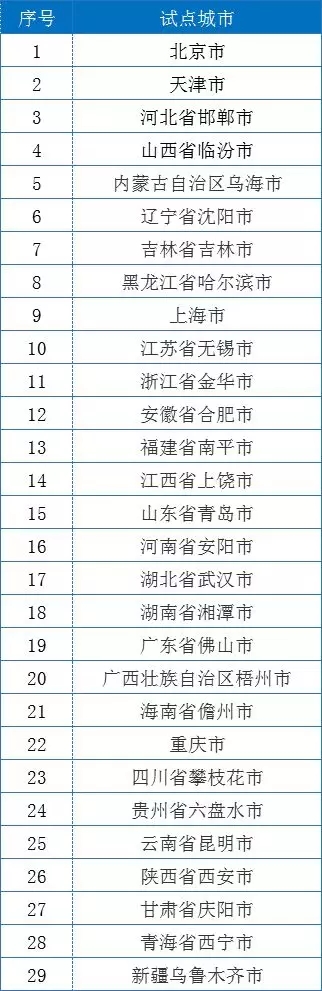
注:上述新疆维吾尔自治区和新疆生产建设兵团均指定乌鲁木齐市为试点城市
1.医院“控成本”,药品销量受影响
据有关文献显示,我国公立医院目前成本核算主要的依据是财政部于2011年发布的《医院财务制度》。根据核算对象的不同,成本核算可分为科室成本核算、医疗服务项目成本核算、病种成本核算、床日和诊次成本核算。其中科室成本核算以及在科室成本核算基础上开展的床日和诊次成本核算是目前公立医院主要的成本核算方式。有业内人士表示,该成本核算数据精确度较差,科室名称混乱、人员信息更新不及时、间接成本分摊缺乏科学标准等问题的存在,导致目前的成本数据实用性较差;同时由于科室成本核算对象只到达科室层面,在医疗行为缺乏标准化操作的情况下,难以从成本角度对员工进行绩效考核。
因此,基于这种情况,医保支付改革就需要以病种或者DRG为核算对象的成本核算,以DRG成本信息为医保支付标准提供数据支撑。
DRG付费是一种打包付费的方式,采用DRG收付费的方式后,医院对病人的药品、耗材、检查等投入全部都变成医院提供的诊疗服务的成本,而不是医院取得收入的手段。随着DRG付费机制的实施,医院收入逐渐趋向一个“变量”。同时,药品、耗材等医疗资源的使用量将成为DRG成本信息中的重要参数。
再者,从以往来看,同一病种,不同科室,不同医师,患者得到的治疗成本一般也有所不同。而DRG以临床路径为基础,其成本信息(如每个DRG组的药品、耗材、医技、护理、管理等费用)可以直接反映医院资源及医生诊疗行为的情况,将其与医生个人绩效考核挂钩,则会促使医生合理诊疗。正如中国医药企业管理协会常务副会长牛正乾曾撰文分析,在新的医保付费制度下,医院对医生的绩效考核必然会发生较大转变:由过去通过过度诊疗、大处方、开高价药为医院带来较大效益,转变为合理诊疗、少开药、开性价比高的药,为医院带来较好的效益。在新的医保付费机制的激励和约束下,医院自然会产生主动降低药品采购价格、少开药的内生动力。
2.DRG付费的“危”与“机”
按上述所讲,DRGs付费是一种精细化的医保支付方式,基于临床路径。医院及医师在医疗服务中“控成本”的前提下,被纳入临床路径的药品将具有市场优势。所以,药企在产品生产、研发上不仅要关注自身产品能否进入临床路径,还要考虑相关疾病的用药组合。而在销售上,要从仅单个产品,转变为向一组产品销售。
|